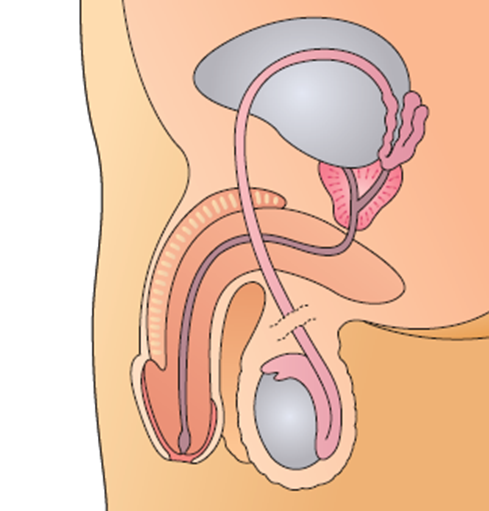
Bij een goed doordachte sterilisatiewens kan een bilaterale vasectomie worden uitgevoerd door de uroloog.
Tijdens de ingreep maakt de uroloog een kleine incisie in de balzak, net boven de teelbal. Hierbij zal de zaadleider worden vrijgemaakt, doorgenomen en afgebonden aan beide uiteinden. Deze uiteinden worden vervolgens in 2 lagen gesloten zodat er geen heraangroei van beide uiteinden meer kan optreden. De huid wordt gesloten met zelfresorbeerbare draad. Dezelfde procedure zal worden herhaald aan de 2de zijde. De volledige ingreep duurt 20-30 minuten.
De ingreep kan zowel onder lokale als onder algemene anesthesie worden uitgevoerd, in beide gevallen met korte opname in het dagziekenhuis.
Voor de behandeling zal worden gevraagd om je te scheren, zo daalt het risico op een infectie na de ingreep.
Na de ingreep ben je niet onmiddellijk onvruchtbaar. Het zaadblaasje en het proximale deel van de zaadstreng (vanaf de onderbreking tot aan de prostaat) zitten nog vol met zaadcellen. Je uroloog zal voorstellen om een zaadstaal te laten analyseren 2 maand na de ingreep. Indien hier geen zaadcellen meer inzitten kan je alle anticonceptie stopzetten.
Af en toe zijn er nog wel enkele zaadcellen te zien (meestal onvoldoende om een zwangerschap te verwekken). In dat geval zal de Uroloog voorstellen om een tweede staal af te geven.
Na een vasectomie blijft je libido, erectie, orgasme of zaadlozing hetzelfde. Een kleine 10% van het sperma bestaat uit zaadcellen. De overige 90% bestaat uit zaadvocht, afkomstig uit de prostaat en zaadblaasjes. Dit laatste blijft uiteraard aanwezig.
Een sterilisatie beschermt je echter niet tegen SOA’s! (Chlamydia, mycoplasma, gonorrhee, syphilis, HIV etc.)
Het risico op bijwerkingen is zeer klein, maar worden meegegeven voor de volledigheid.
De vasectomie moet als een definitieve ingreep worden beschouwd. Dat wil zeggen dat de patiënt zeker moet zijn van zijn beslissing. Bij twijfel is het beter om (tijdelijk) voor een ander anticonceptiemiddel te kiezen.
De bilaterale vasectomie kan weliswaar worden teniet gedaan, dan spreken we van een vaso-vasostomie. Hierbij worden de afgebonden uiteinden van de zaadleider terug aan elkaar gezet, dit aan beide zijden. De kans op succes is echter niet gegarandeerd, daar er soms veel littekenweefsel in de zaadleider is gekomen en de doorgang dus niet ideaal is voor de zaadcellen. Het lichaam kan ook antilichamen aanmaken waardoor de zaadcellen geen zwangerschap meer kunnen veroorzaken.
Indien twijfel kan er preoperatief altijd een spermastaal worden ingevroren.
Bij een hernieuwde kinderwens en als alternatief voor een vaso-vasotomie of bij falen ervan, kunnen er steeds zaadcellen rechtstreeks uit de teelbal worden gehaald (TESE). Via kunstmatige bevruchting (IVF of ICSI) kan er zo ook een zwangerschap worden bereikt.